Intro
Psoriasis (Schuppenflechte) zählt zu den entzündlichen Autoimmunerkrankungen. Doch was bedeutet die Diagnose für Betroffene? Welche verschiedenen Formen der Schuppenflechte gibt es und wie können diese behandelt werden? Was sind die Ursachen, wie verläuft eine Schuppenflechte und was sind die Begleiterscheinungen dieser Erkrankung? Was sind Psoriasis-Trigger sowie Risikofaktoren und welche Tipps können Psoriasispatienten im Alltag helfen?
Keypoints
- Schuppenflechte ist eine chronisch entzündliche Autoimmunerkrankung bei welcher es zu roten, juckenden sowie schuppigen Flecken auf der Haut kommt
- Wissenschaftler gehen davon aus, dass sowohl genetische Faktoren wie auch Umweltfaktoren bei der Entwicklung eine entscheidende Rolle spielen
- Bei einer Psoriasis teilen sich die Zellen fast 10 mal schneller als normal
- Schuppenflechte verläuft zyklisch, sie flammt auf und klingt nach einer Weile wieder ab, bevor sie wieder aufflackert
- Eine Psoriasis ist psychisch sehr belastend und kann dabei neben einer sozialen Ausgrenzung nicht selten auch zu psychischen Erkrankungen führen
- Der Krankheitsverlauf bei der Schuppenflechte ist nicht vorhersehbar
- Eine Psoriasis ist nicht heilbar, es gibt aber verschiedene Therapiemöglichkeiten um Symptome entsprechend zu lindern
Was ist Psoriasis?
Psoriasis ist eine chronisch entzündliche Autoimmunerkrankung die rote, juckende sowie schuppige Flecken auf der Haut hinterlässt. Am häufigsten davon befallen sind:
- Der untere Rücken
- Die Ellenbögen
- Die Knie
- Die Beine
- Die Fusssohlen
- Die Kopfhaut
- Das Gesicht
- Die Handflächen
Die Schuppenflechte neigt dazu zyklisch zu verlaufen, was bedeutet, dass sie für einige Wochen oder Monate aufflammt und nach einer Weile dann wieder abklingt … bevor sie wieder auftaucht.
Bei einer Schuppenflechte teilen sich die Zellen fast 10 mal schneller als normal. Die abgestorbenen Hautzellen können dabei nicht schnell genug abgestossen werden, dadurch verdickt sich an dieser Stelle die Haut und schuppt. Entzündungen sowie eine verstärkte Durchblutung führen oft dazu, dass die Haut sich stellenweise auch rötet.
Psoriasis Anzeichen und Symptome

Die Symptome der Schuppenflechte sind sehr verschieden und individuell und können dabei von Person zu Person unterschiedlich ausfallen. Die häufigsten Anzeichen und Symptome der Schuppenflechte sind:
- Trockene, rissige, rote, schuppende und teilweise auch blutende Hautstellen, die Jucken oder Brennen
- Verdickte sowie gekerbte Nägel (Rillen in den Nägeln)
- Geschwollene, steife sowie schmerzhafte Gelenke
Psoriasis Begleiterscheinungen
An Schuppenflechte erkrankte Menschen haben ein zwei- bis vierfach erhöhtes Risiko neben der Grunderkrankung auch weitere Erkrankungen (Komorbiditäten) zu entwickeln wie beispielsweise:
- Bluthochdruck
- Arterienverkalkung
- Herzinfarkt
- Schlaganfall
- Adipositas (krankhaftes Übergewicht)
- Diabetes (Zuckerkrankheit)
- Fettstoffwechselstörungen
Psoriasis-Trigger: Ursachen und Risikofaktoren für Schuppenflechte
- Es wird davon ausgegangen, dass Psoriasis eine Störung des Immunsystems darstellt, bei der sich die Haut schneller als normal regeneriert
- Bei der häufigsten Form der Schuppenflechte, der so genannten Psoriasis vulgaris, führt diese schnelle Zellneubildung zu entsprechenden Schuppen und roten Flecken
Was genau die Störung des Immunsystems verursacht, ist nicht ganz klar. Wissenschaftler gehen davon aus, dass sowohl genetische Faktoren wie auch Umweltfaktoren dabei eine entscheidende Rolle spielen. Menschen, die eine Veranlagung dafür haben sind oft jahrelang symptomfrei, bis die Krankheit durch irgendeinen x-beliebigen Umweltfaktor dann plötzlich aktiviert wird. Zu den häufigsten Psoriasis-Trigger zählen:
- Infektionen
- Wetter (insbesondere kalte, trockene Bedingungen)
- Verletzungen der Haut (z. B. ein Schnitt oder Kratzer, ein Insektenstich oder ein schwerer Sonnenbrand)
- Stress
- Rauchen und Passivrauchen
- Verstärkter Alkoholkonsum
- Bestimmte Medikamente (Blutdrucksenker wie Betablocker oder ACE-Hemmer, Antidepressiva, Cholesterinsenker (Statine), Rheumamedikamente sowie bestimmte Antibiotika (Makrolide)
Wie verläuft eine Schuppenflechte?
- Der Krankheitsverlauf bei einer Schuppenflechte ist nicht vorhersehbar
- Einige Patienten haben eine milde Erkrankung, die über viele Jahre hinweg stabil bleibt, während bei anderen die leichteste Erkrankung rasch in eine mittelschwere bis schwere Schuppenflechte übergeht
- Die meisten Psoriasiserkrankungen beginnen mit einer Hautveränderung und entwickeln dann innerhalb von 7 bis 10 Jahren zusätzlich Gelenkschmerzen
- Ein Drittel der Psoriasispatienten entwickelt im Verlauf eine Psoriasis-Arthritis
Psoriasis Schweregrade: Der NAPPA-Score
Anhand des internationalen NAPPA Score (Nail Assessment in Psoriasis and Psoriatic Arthritis) wird der Schweregrad entsprechend eingeteilt. Der Schweregrad der Schuppenflechte hängt u. a. davon ab, wie viel Haut betroffen ist:
- Leichte Psoriasis: Weniger als 5% der Haut ist betroffen
- Mittelschwere Psoriasis: 5-10% der Haut ist betroffen
- Schwere Psoriasis: Über 10% der Haut ist betroffen
Von einer mittelschweren oder schweren Schuppenflechte sprechen Medizinerinnen und Mediziner zudem, wenn Kopf, Hände, Nägel, Füsse sowie empfindliche Körperstellen wie z. B. die Geschlechtsteile betroffen sind, oder die Lebensqualität sehr stark beeinträchtigt ist.
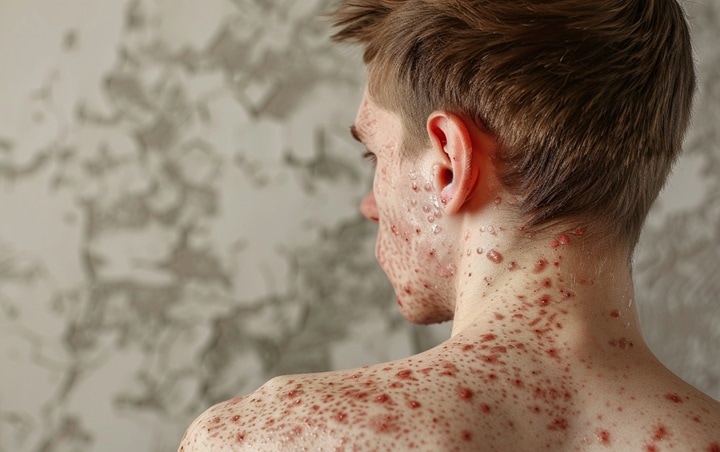
Psoriasis Behandlung
Eine Psoriasis ist nicht heilbar, es gibt aber verschiedene Therapiemöglichkeiten um sie zu behandeln und die Symptome entsprechend zu lindern. Zu den Behandlungsoptionen bei Psoriasis gehören:
- Cremen und Salben (topische Therapie)
- Lichttherapie (Phototherapie)
- Oral eingenommene oder injizierte Medikamente
Alle Psoriasisbehandlungen haben zum Ziel, das schnelle Wachstum der Hautzellen zu stoppen und die Schuppen entsprechend zu entfernen. Welche Behandlungen in Frage kommen hängt vom jeweiligen Schweregrad der Erkrankung ab. Möglicherweise müssen auch verschiedene Medikamente oder eine Kombination von Behandlungen ausprobiert werden, um die Schuppenflechte in den Griff zu bekommen.
Traditioneller Behandlungsansatz bei Schuppenflechte
- Tendenziell besteht der traditionelle Behandlungsansatz darin, bei Menschen mit typischen Hautläsionen (Plaques) mit den mildesten Behandlungen (topischen Cremen und UV-Lichttherapie/Phototherapie) zu beginnen, um dann bei Bedarf zu stärkeren Behandlungen überzugehen
- Menschen mit pustulöser oder erythrodermischer Psoriasis oder damit verbundener Arthritis benötigen in der Regel jedoch von Beginn an gleich eine systemische Therapie
Eine Schuppenflechte wir immer und ausschliesslich nur durch einen Facharzt (Dermatologen) diagnostiziert und behandelt.
Cremen und Salben gegen Schuppenflechte
Die Basistherapie um die Haut zu behandeln besteht in der Pflege der betroffenen Hautstellen mit rückfettenden Cremen, Lotionen sowie Shampoos und sind die am häufigsten verschriebenen Mittel zur Behandlung von leichter bis mittelschwerer Schuppenflechte.
Medikamente gegen Psoriasis
Zur medikamentösen Behandlung von Schuppenflechte werden folgende Medikamente eingesetzt:
- Kortikosteroide
- Vitamin-D-Analoga (synthetische Formen von Vitamin-D)
- Retinoide
- Methotrexat (MTX)
- Salicylsäure
- Ciclosporin
- Biologika wie z. B. Apremilast (Otezla)
- Steinkohlenteer (gewisse Teer-Shampoos sind heute, aufgrund verschiedener Gesundheitsrisiken vom Markt genommen worden)
- Calcineurin-Hemmer
Therapien gegen Schuppenflechte
Zu den Therapieoptionen bei Schuppenflechte gehören:
- Goeckerman-Therapie (kombinierte Behandlung von Steinkohlenteer mit Lichttherapie)
- Steroid-Injektionen
- Lichttherapie mit ultraviolettem Licht (UV-Licht), entweder allein oder in Kombination mit Medikamenten
- Heliotherapie mit Sonnenlicht
- UVB-Breitband-Therapie aus einer künstlichen Lichtquelle
- UVB-Schmalband-Therapie
- Psoralen plus Ultraviolet A (PUVA)
Alternative Psoriasis-Therapien
Es gibt eine Reihe von alternativen Therapien, welche die Symptome der Schuppenflechte lindern können. Dazu zählen:
- Spezielle Diäten
- Cremen
- Nahrungsergänzungsmittel
- Aloe-Vera
- Fischöl-Präparate
Einige dieser alternativen Therapien können Juckreiz sowie Schuppenbildung bei Menschen mit leichter bis mittelschwerer Schuppenflechte lindern. Andere sind alleine deshalb nützlich, um Auslöser wie Stress weitgehend vermeiden zu können.
Psoriasis vulgaris (Plaque-Psoriasis)
Die Plaque-Psoriasis, auch Psoriasis vulgaris genannt ist die häufigste Form der Schuppenflechte. Rund 80-90% der Psoriasis-Betroffenen leiden unter der dieser Form der Erkrankung. Diese Art der Schuppenflechte tritt im Allgemeinen vor Erreichen des 40. Lebensjahres auf und kommt dabei familiär gehäuft vor. Die Flecken treten in der Regel an Ellenbogen, Ohren, Knie, dem unteren Rücken sowie der Kopfhaut auf.
Zu den Psoriasis vulgaris Symptomen gehören:
- Trockene, erhabene, rote Hautflecken (Läsionen) die mit silberfarbenen Schuppen bedeckt sind
- Juckreiz
- Deformation der Nägel
Psoriasis-Arthritis
Jeder 3. Psoriasispatient kann diese Form der Erkrankung entwickeln, üblicherweise im Alter von 35-55 Jahren. Die Psoriasis-Arthritis kann chronisch oder in Schüben auftreten und zählt dabei zu den entzündlich-rheumatischen Krankheiten. Die Symptome reichen dabei von leicht bis sehr schwer und nahezu jedes Gelenk des Körpers kann davon betroffen sein, am häufigsten jedoch die Finger- und Zehengelenke. Zu den Psoriasis-Arthritis Symptomen zählen:
- Geschwollene sowie schmerzhafte Gelenke mit bleibenden Gelenkschäden
- Nagelveränderungen
Psoriasis-Arthritis Behandlung
Bei 90% der Betroffenen treten die Gelenkschmerzen im Anschluss an eine Hautveränderung auf. Hier ist ein Besuch beim Rheumatologen indiziert. Dieser kann Schmerzmittel wie beispielsweise nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen oder Diclofenac verordnen. Diese sind sowohl schmerz- wie auch entzündungshemmend, können jedoch die Gelenkdegeneration an sich nicht aufhalten.
Psoriasis inversa (Psoriasis intertriginosa)
Die Psoriasis inversa oder auch Psoriasis intertriginosa genannt betrifft vor allem die Hautfalten der Leisten, Achselhöhlen, des Gesässes sowie der Brüste und verursacht glatte und rote Hautstellen, die sich bei Reibung oder Schwitzen verschlimmern und selten Schuppen bilden. Zu den auftretenden Symptomen zählen:
- Jucken
- Schmerzen
- Nässen
Psoriasis capitis
Typisch für die Schuppenflechte der Kopfhaut sind rote, scharf begrenzte sowie schuppende Plaques auf der gesamten Kopfhaut. Etwa 50% der Psoriasispatienten leiden unter diesen Hautläsionen welche auch das Gesicht, die Schläfen sowie den Nacken betreffen können. Zudem kann diese Form zu Haarausfall führen. Die Behandlung erfolgt in Form von Shampoos, Lotionen sowie systemischen Medikamenten.
Die drei Schweregrade der Psoriasis capitis
- Leichte Form (weniger als 50% der Kopfhaut betroffen, milde Rötung, Schuppenbildung sowie Juckreiz)
- Mittelschwere Form (weniger als 50% der Kopfhaut betroffen, jedoch starke Rötung, Schuppenbildung sowie Juckreiz)
- Schwere Form (mehr als 50% der Kopfhaut betroffen mit sehr stark ausgeprägter Rötung, Schuppung und Juckreiz)
6 Tipps für die Haarpflege bei Schuppenflechte
- Die Haare nicht zu heiss föhnen
- Chemische Produkte wie z. B. Dauerwelle meiden
- Kein Färben oder Tönen der Haare
- Verzicht auf Haarsprays bei entzündeter Kopfhaut
- Keine harten und stark kratzenden Bürsten bzw. Kämme auf der Kopfhaut verwenden
- Nicht Kratzen: Denn Kratzen an den betroffenen Hautstellen kann die Schübe zusätzlich noch mehr verschlimmern
Nagel-Psoriasis
Diese Art tritt fast bei jedem 2. Psoriasispatienten auf und führt zu Verfärbungen der Nagelenden, Kerben in der Nagelplatte sowie einee Nagelfalz-Schwellung.
- Bei der Nagel-Psoriasis können sowohl Finger– wie auch Zehennägel beeinträchtig sein und nicht selten auch schmerzen
- Oft schmerzen dabei auch die Finger der betroffenen Nägel mit und können auch in der Bewegung eingeschränkt sein
5 Tipps für die Nagelpflege bei Schuppenflechte
- Die Nägel kurz schneiden
- Betroffene Hände und/oder Füsse in warmem Salzwasser baden
- Eincremen, am besten mit fettenden Cremen oder Salben
- Keine enge Schuhe tragen, um Druckstellen an den Füssen zu verhindern
- Optische Verschönerung der Nägel durch Nagellack oder künstliche Nägel
Psoriasis pustulosa
Bei dieser Art der Schuppenflechte bildet die Haut zusätzlich Bläschen (Pusteln), die entsprechend mit Eiter gefüllt sind. Diese Eiterbläschen sind, wie jede andere Form der Schuppenflechte auch, nicht ansteckend.
Ein Besuch beim Dermatologen kann Aufschluss über Form und Schweregrad der verschiedenen Psoriasisformen geben und entsprechende Therapien einleiten.
Ernährung bei Psoriasis
Eine ausgewogene Ernährung mit einem hohen Anteil an Omega-3-Fettsäuren kann die Psoriasistherapie positiv unterstützen. Omega-3-Fettsäuren wirken entzündungshemmend und kommen in Pflanzenölen (Raps, Walnuss und Leinöl) sowie fettem Fisch (Lachs, Hering oder Thunfisch) vor.
Zusammenhang Psoriasis und Ernährung
- Es gibt keine einheitliche Regelung was die Ernährung und deren Zusammenhang mit der Psoriasis betrifft
- Ein Ernährungsprotokoll zu führen kann helfen den Zusammenhang der Ernährung und den Psoriasisschüben besser zu erkennen
- Häufig reagieren Menschen mit Psoriasisschüben auf den Konsum von glutenhaltigen Lebensmitteln wie z. B. Weizen oder Gerste, Milchzucker, Milcheiweiss oder Nüsse
- Was für den einen gut ist und hilft, verstärkt bei anderen evtl. die Symptome, einfach ausprobieren
8 Tipps die gegen Psoriasis helfen
- Nahrungsergänzungsmittel wie z. B. Fischöl, Vitamin-D, Mariendistel, Aloe Vera, Oregon Traube sowie Nachtkerzenöl
- Trockener Haut vorbeugen mit Feuchtigkeitscremes
- Eine gesunde Ernährung mit Verzicht auf rotes Fleisch, gesättigte Fette sowie raffinierten Zucker
- Warme Bäder mit Bittersalz, Mineralöl, Milch oder Olivenöl
- Lichttherapie
- Stress abbauen mit stressreduzierende Praktiken wie z. B. Yoga oder Meditation
- Alkohol meiden
- Ein gesundes Gewicht halten
Unterschied Psoriasis und Neurodermitis
- Eine Neurodermitis tritt meist erstmals zwischen dem 3. und 6. Lebensmonat auf. Bei der Schuppenflechte liegt das Alter der Erstmanifestation hingegen zwischen dem 20. und dem 30. Lebensjahr und somit deutlich höher
- Psoriasis tritt vor allem an den Streckseiten von Armen und Beinen, am hinteren unteren Rücken, oberhalb des Gesässes, sowie auf der Kopfhaut auf und oft sind ebenfalls die Fingernägel mit betroffen. Bei Neurodermitis hingegen finden sich die juckenden und geröteten Hautstellen meist an den Armbeugen, in den Kniekehlen sowie dem Kopf- und Halsbereich.
- Im Gegensatz zur Neurodermitis leidet der Psoriasispatient eher selten unter Juckreiz und/oder trockener Haut
- Neurodermitis gehört zu den Erkrankungen des atopischen Formenkreises und tritt häufig gemeinsam mit anderen Erkrankungen dieses Formenkreises auf. Psoriasis hat rein gar nichts mit einer Allergie zu tun
Mehr zum Thema Neurodermitis findest du hier
Psoriasis und Psyche
Schuppenflechte geht mit einer Vielzahl von psychosozialen Symptomen einher, einschliesslich:
- Schuldgefühle
- Scham
- Verlegenheit
- Hilflosigkeit
- Vermindertes Selbstwertgefühl
- Soziale Isolation
Psoriasis-Trigger Stress
Schuppenflechte kann psychischen Druck sowie Stress auslösen, dieser Stress wirkt sich wiederum negativ auf die Psoriasis aus. Denn Stress führt zu Juckreiz der die Psoriasis noch mehr verschlimmert und somit noch mehr Stress verursacht. Dieser Teufelskreis muss durchbrochen werden.
Um Stress abzubauen und besser bewältigen zu können gibt es verschiedene Techniken, dazu zählen:
- Progressive Muskelrelaxation nach Jacobson
- Meditation
- Yoga
- Entspannungsverfahren
- Psychotherapeutischen Sitzungen
- Verhaltenstherapie
Interessante Psoriasis-Facts
- Schätzungsweise 2% der Weltbevölkerung leiden unter Schuppenflechte
- Ein Drittel der Psoriasisfälle beginnt bereits in den Kinderjahren
- Schuppenflechte gilt als Autoimmunerkrankung, ist nicht heilbar, aber behandelbar
- Psoriasis tritt familiär gehäuft auf. Leidet ein Elternteil darunter liegt die Wahrscheinlichkeit, dass ein Kind ebenfalls daran erkrankt bei ca. 15%. Haben beide Elternteile Psoriasis liegt das Risiko für ein Kind bei ca. 40%
- Nach aktuellem Wissensstand lässt sich nichts zur Vorbeugung von Psoriasis tun, ebenso gibt es keinen Test, der vorhersagen kann, ob jemand eine Psoriasis entwickeln wird
- Im Sommer bessern sich die Haut-Plaques oft
- Stress kann sich auf das Immunsystem auswirken … und auch auf die Psoriasis
- Das Rauchen von Tabak erhöht nicht nur das Risiko an Schuppenflechte zu erkranken, sondern kann auch den Schweregrad der Krankheit damit zu erhöhen
- Studien zeigen, dass der signifikante Verzicht auf Alkohol die Schuppenflechte verbessern kann
- Bei rund 25 % der Psoriasispatientinnen und -Patienten gibt es häufig eine spontane Abheilung der Hauterscheinungen
FAQs: Die häufigsten Fragen zu Psoriasis
Ist Psoriasis ansteckend?
Nein, Psoriasis ist nicht ansteckend, in keiner Form. Auch direkter Hautkontakt ist dabei absolut unproblematisch.
Ist Psoriasis gefährlich?
Da die Schuppenflechte eine Ganzkörper-Erkrankung ist, erhöht sie das Risiko für andere Erkrankungen wie z. B. Psoriasis-Arthritis, Atherosklerose, Bluthochdruck, Diabetes sowie Fettleibigkeit.
Die Schuppenflechte ist im Normalfall für den Erkrankten zwar sehr störend, einschränkend und seelisch belastend, aber zum Glück nicht gefährlich.
Gibt es eine Diät für Psoriasispatienten?
Es gibt KEINE Psoriasis-Diät, aber es gibt Ernährungstipps, die helfen die Lebensqualität von Betroffenen zu verbessern.
Was löst einen Psoriasisschub aus?
Psoriasischübe können durch bestimmte Reize (Trigger) ausgelöst werden, wie z. B. heisses Duschen, Hautverletzungen, Stress, Infektionen oder auch zu viel Alkohol.
Ist Psoriasis heilbar?
Nein, Schuppenflechte ist nicht heilbar. Jedoch erleichtern moderne Behandlungsmethoden den Umgang und das Leben mit Schuppenflechte.
Wie sieht Psoriasis aus?
Schuppenflechten können von einigen wenigen schuppenartigen Hautstellen, bis hin zu großflächigen Ausschlägen reichen, die ganze Körperregionen bedecken und Betroffene dabei stark in ihrer Lebensqualität einschränken.
Fazit
Psoriasis (Schuppenflechte) ist eine chronisch entzündliche Autoimmunerkrankung die zyklisch verläuft und sich dabei in Form von roten, juckenden sowie schuppenden Flecken auf der Haut manifestiert.
Wissenschaftler gehen davon aus, dass sowohl genetische Faktoren (Veranlagung) wie auch Umweltfaktoren bei der Entstehung eine entscheidende Rolle spielen.
Schuppenflechte gilt als nicht ansteckend, aber auch nicht heilbar, es gibt jedoch verschiedene Behandlungsmöglichkeiten, die helfen können entsprechende Symptome zu lindern.
Schuppenflechte kann das Leben von Betroffenen sehr stark einschränken und neben einer sozialen Ausgrenzung auch nicht selten zu psychischen Erkrankungen führen.
